Làm thế nào để xác định và điều trị bệnh leishmania dưới da
Bệnh leishmania ở người là một bệnh truyền nhiễm lây lan khắp thế giới, gây ra bởi nhiễm trùng protozoan Leishmania, gây ra vết thương không đau trên da và niêm mạc của cơ thể.
Ở Brazil, bệnh leishmania ở da của Mỹ, thường được gọi là "loét bauru" hoặc "vết thương hoang dã", được truyền bởi muỗi thuộc chi Lutzomyia, Được biết đến như muỗi rơm, và việc điều trị được thực hiện dưới sự hướng dẫn của bác sĩ da liễu, và việc sử dụng thuốc tiêm, được gọi là thuốc kháng khuẩn pentavalent, có thể là cần thiết..
Cách lây bệnh là do muỗi đốt, bị ô nhiễm bởi Leishmania sau khi cắn người hoặc động vật mắc bệnh, chủ yếu là chó, mèo và chuột, và do đó, căn bệnh này không truyền nhiễm và không có sự lây truyền từ người sang người. Muỗi thường sống trong môi trường nóng, ẩm và tối, đặc biệt là trong rừng hoặc sân sau với sự tích tụ chất thải hữu cơ.
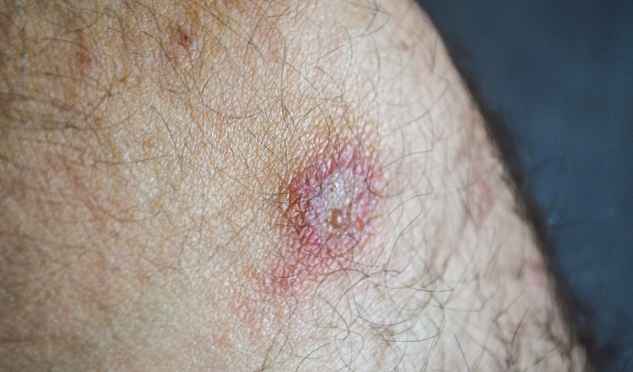
 Sẹo của bệnh leishmania dưới da
Sẹo của bệnh leishmania dưới daTriệu chứng chính
Các hình thức chính của biểu hiện bệnh leishmania dưới da là:
1. Bệnh leishmania dưới da
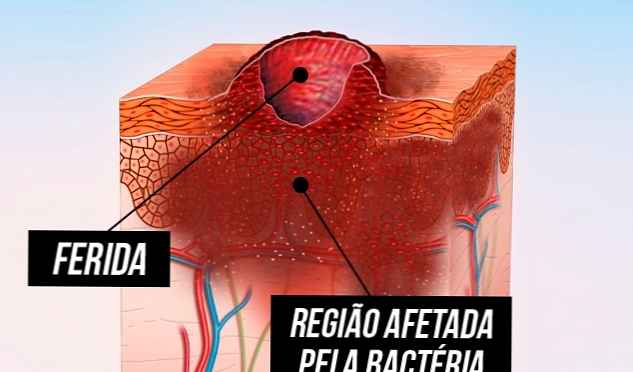
Bệnh leishmania dưới da là dạng phổ biến nhất của bệnh và thường gây ra sự phát triển của vết thương:
- Nó bắt đầu như một cục nhỏ ở vị trí vết muỗi đốt;
- Tiến triển thành vết thương hở không đau trong vài tuần hoặc vài tháng;
- Chữa lành chậm mà không cần điều trị trong khoảng từ 2 đến 15 tháng;
- Hạch bạch huyết có thể bị sưng và đau.
Các tổn thương đo từ vài mm đến vài cm, có độ đặc cứng với các cạnh nổi lên và đáy đỏ có thể chứa dịch tiết. Khi có nhiễm trùng vi khuẩn liên quan, nó có thể gây đau cục bộ và tiết ra dịch tiết.
Ngoài vết thương khu trú truyền thống, ví dụ, hình thức biểu hiện của các tổn thương có thể khác nhau, tùy theo loại protozoan chịu trách nhiệm và khả năng miễn dịch của người đó, và cũng có thể xuất hiện dưới dạng cục u do cơ thể phát tán hoặc xâm nhập vào da, ví dụ như.
2. Bệnh bạch cầu niêm mạc hoặc niêm mạc
Nó hiếm gặp hơn, thường phát sinh sau tổn thương da cổ điển, và được đặc trưng bởi các tổn thương phá hủy ở niêm mạc của đường hô hấp trên, như mũi, hầu họng, vòm miệng, môi, lưỡi, thanh quản và, khó khăn hơn, khí quản và phần trên của phổi.
Ở niêm mạc, đỏ, sưng, thâm nhiễm và loét có thể được quan sát và, nếu có nhiễm trùng thứ cấp bởi vi khuẩn, các tổn thương có thể xuất hiện với dịch nhầy và lớp vỏ. Ngoài ra, trong niêm mạc của mũi, có thể có thủng hoặc thậm chí phá hủy vách ngăn sụn và trong miệng, có thể có thủng vòm miệng mềm..
Cách xác nhận chẩn đoán
Trong hầu hết các trường hợp, bác sĩ chỉ có thể chẩn đoán bệnh leishmania dưới da bằng cách quan sát các tổn thương và báo cáo bệnh nhân, đặc biệt là khi bệnh nhân sống hoặc đã ở trong khu vực bị ảnh hưởng bởi ký sinh trùng. Tuy nhiên, bệnh cũng có thể bị nhầm lẫn với các vấn đề khác như bệnh lao da, nhiễm nấm hoặc bệnh phong, ví dụ.
Do đó, cũng có thể cần phải thực hiện một xét nghiệm chẩn đoán trong đó có một số lựa chọn, chẳng hạn như xét nghiệm da phản ứng đối với bệnh leishmania, được gọi là Intradermoreaction của Montenegro, kiểm tra nguyện vọng tổn thương hoặc sinh thiết, để xác định ký sinh trùng, hoặc xét nghiệm máu, ELISA hoặc PCR.
Điều quan trọng cần nhớ là bệnh leishmania cũng có thể xuất hiện ở dạng nghiêm trọng nhất của nó, đó là nội tạng, còn được gọi là kala azar. Bệnh này tiến triển rất khác với bệnh leishmania dưới da, lây lan qua đường máu. Hiểu làm thế nào để xác định bệnh leishmania nội tạng.
Cách điều trị được thực hiện
Các tổn thương của bệnh leishmania dưới da thường lành mà không cần điều trị. Tuy nhiên, trong trường hợp vết thương tăng kích thước, chúng rất to, nhân lên hoặc nằm trên mặt, tay và khớp, có thể nên điều trị bằng các biện pháp khắc phục, như kem và thuốc tiêm, được hướng dẫn bởi bác sĩ da liễu.
Các biện pháp lựa chọn đầu tiên để điều trị bệnh leishmania là thuốc kháng vi khuẩn pentavalent, ở Brazil, được đại diện bởi N-methylglucamine antimonrate hoặc Glucantime, được thực hiện hàng ngày, tiêm bắp hoặc tiêm tĩnh mạch, trong 20 đến 30 ngày..
Nếu vết thương bị nhiễm trùng trong quá trình chữa lành, cũng có thể nên điều trị với y tá để được chăm sóc tốt hơn và tránh làm vết thương trở nên tồi tệ hơn..
Ngoài ra, sau khi lành, sẹo có thể vẫn còn trên da và gây ra thay đổi thẩm mỹ. Do đó, có thể cần phải làm tư vấn tâm lý hoặc dùng đến phẫu thuật thẩm mỹ để điều trị những thay đổi trên khuôn mặt, ví dụ.
Cách phòng ngừa
Để ngăn muỗi truyền bệnh leishmania, điều quan trọng là phải đầu tư vào thái độ cá nhân và tập thể như:
- Sử dụng thuốc chống côn trùng khi bạn ở trong môi trường tìm thấy muỗi rơm và tránh tiếp xúc trong thời gian cường độ muỗi cao;
- Sử dụng lưới chống muỗi tốt, cũng như đặt màn hình trên cửa ra vào và cửa sổ;
- Giữ đất và sân gần đó sạch sẽ, loại bỏ các mảnh vụn và bụi bẩn, và cắt tỉa cây, để giảm độ ẩm tạo điều kiện cho muỗi sinh sản;
- Tránh chất thải hữu cơ trong đất, để không thu hút động vật, chẳng hạn như chuột, có thể chứa bệnh;
- Giữ thú cưng ra khỏi nhà vào ban đêm, để giảm sự thu hút của muỗi đến môi trường này;
- Tránh xây nhà cách rừng dưới 4000 hoặc 500 mét.
Ngoài ra, trong trường hợp vết thương không dễ lành, và điều đó có thể chỉ ra bệnh này, điều quan trọng là phải tìm kiếm sự chăm sóc tại trung tâm y tế để các nguyên nhân và cách điều trị thích hợp được xác định nhanh hơn..